Erkek kısırlığı, çiftlerin karşılaşabileceği zorlayıcı bir durumdur ve çoğu zaman detaylı bir değerlendirme gerektirir. Bu değerlendirme sürecinde, laboratuvar incelemeleri kritik bir rol oynar. Laboratuvar testleri, erkek kısırlığının potansiyel sebeplerini belirlemeye yardımcı olabilir, bu sayede uygun tedavi yöntemleri seçilebilir. Bu incelemeler, hormonal dengesizlikleri, genetik sorunları, enfeksiyonları ve diğer sağlık durumlarını tespit edebilir. Bu yazıda, erkek kısırlığında yapılan laboratuvar incelemeleri ve bu incelemelerin kısırlığın teşhisindeki önemi üzerinde durulacaktır.
1. Semen Analizi (Spermogram)
Erkek kısırlığının değerlendirilmesinde semen analizi, kritik bir rol oynar. Bu analiz öncesinde, hastanın 2-3 gün süreyle cinsel ilişkiden kaçınması, elde edilecek semen kalitesini artırabilir. Semen örneği, alındıktan sonra 1 saat içinde incelenmelidir ve bu analiz en az 2-3 kez, 2-3 günlük aralıklarla yapılmalıdır. Semen analizi, semen hacmi, sperm yoğunluğu, kalitesi, hareketleri ve normal görünümlü sperm oranları gibi birçok parametreyi değerlendirir. Ancak, bu test tek başına fertilite yeteneğini kesin olarak belirlemez. Dünya Sağlık Örgütü (WHO), 2010 yılında semen testleri için normal sınırları belirlemiştir.
Hacim
Normal ejakülat hacmi 1,5-5 ml arasındadır. WHO’ya göre, normalin alt sınırı 1,5 ml’dir. Semen hacmindeki azalmalar, çeşitli nedenlere bağlı olabilir, örneğin retrograd ejakülasyon, vas deferens veya seminal veziküllerin doğuştan yokluğu, sperm iletim kanallarında tıkanıklık, hipogonadizm veya nörolojik durumlar gibi. Hacim fazlalığı genellikle idrarın örneğe karışması kaynaklıdır.
Semen Kalitesi
Semen, başlangıçta pıhtılaşmışken, 5-25 dakika içinde sıvılaşır. Sıvılaşmayan semen, çeşitli durumları işaret edebilir, örneğin ejakülatör kanal tıkanıklığı veya seminal vezikül yokluğu.
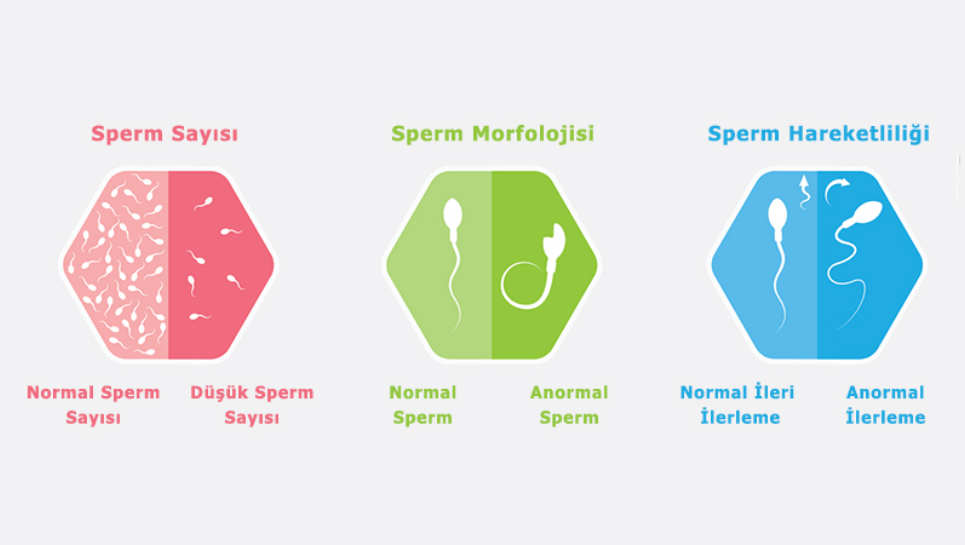
Sperm Dansitesi
Normal sperm dansitesi ml başına 20 milyondan fazla olmalıdır. WHO’nun 2010 yılında belirlediği alt limit ml başına 15 milyondur. Dansitesi düşük olan sperm durumlarına oligospermi, çok düşük olanlara ise şiddetli oligospermi denir. Azospermi, semende hiç sperm olmaması durumudur.
Sperm Hareketliliği (Motilite)
Sperm hareketliliği, spermlerin mikroskop altında hareket oranlarının değerlendirilmesidir. Normalde spermlerin %60’ı hareket etmelidir. WHO’ya göre alt sınır %40’tır. Hareketlilik düşüklüğü, çeşitli durumları işaret edebilir, örneğin pyospermi, antisperm antikorları, varikosel, spermlerde yapısal bozukluklar veya sperm kanallarında kısmi tıkanıklıklar.
Sperm Morfolojisi
Sperm morfolojisi, spermlerin baş, akrozom, orta parça ve kuyruk kısmının incelenmesidir. Normal spermlerin başı hafif oval olup, %60’dan fazlası normal olmalıdır. Anormal şekilli spermler, teratospermi olarak adlandırılır. WHO’nun 2010 yılında belirlediği alt sınır %4’tür.
İnfeksiyon
Semende lökosit varlığı, enfeksiyon veya enflamasyonu işaret edebilir. İmmünhistokimyasal boyamalar, germ hücreleri ile beyaz kan hücrelerini ayırmak için kullanılabilir.
Bu değerlendirmeler, erkek kısırlığının teşhisinde ve uygun tedavi yöntemlerinin belirlenmesinde önemli bir rol oynar.
2. Diğer Tetkikler
Semen İçeriği Analizi
Semende bulunan çinko, sitrik asit, asit fosfataz ve alfa glikozidaz seviyeleri, testis yetersizliği veya sperm kanallarında tıkanıklık şüphesi durumunda incelenebilir.
Antisperm Antikoru Testleri
Kan-testis bariyeri, sperm üzerindeki antijenik yapıları vücuttan izole eder. Ancak, enfeksiyon, vazektomi, testis torsiyonu, inmemiş testis veya travma gibi durumlar bu bariyerin bozulmasına ve antisperm antikorlarının oluşmasına neden olabilir. Bu antikorlar, spermlerin rahim ağzındaki mukusu geçmesini ve dişi yumurta zarına bağlanmasını engeller. Antisperm antikorları, semen analizlerinde spermlerin kümeleşmesi, topaklaşması veya hareketsizliği durumunda şüphelenilmelidir. Vazektomi sonrası hastaların %60’ında ve doğuştan iki taraflı vas deferens yokluğu olan hastaların %35’inde antisperm antikorları bulunabilir. Antisperm antikorlarının varlığını belirlemek için radioimmünoassay, ELISA ve immunobead testi gibi yöntemler kullanılabilir.
Hormon Testleri
Hormonal nedenler, infertilite vakalarının %37’sinden daha azını oluşturur. İlk aşamada incelenen hormonlar arasında FSH, LH, testosteron ve prolaktin bulunur. Hormon seviyelerindeki anormallikler, infertiliteye yol açabilir ve uygun tedavi yöntemlerinin belirlenmesinde kritik bir rol oynar.
Bu tetkikler, erkek kısırlığının daha kapsamlı bir şekilde anlaşılmasını sağlar ve uygun tedavi yöntemlerinin belirlenmesine yardımcı olur.
Görüntüleme Yöntemleri
- Transrektal Ultrasonografi (TRUS): Ejakülator kanalın tam ya da kısmen tıkanıklığından şüphelenildiğinde ve seminal veziküllerin doğuştan var olup olmadığının değerlendirilmesinde TRUS kullanılır. Seminal vezikül genişliği 15 mm’den büyükse, seminal vezikülde genişleme düşünülür.
- Skrotal Ultrasonografi (USG): Testis, epididim ve spermatik kordonun anatomik değerlendirilmesi için skrotal ultrasonografi kullanılır. Testis hacminin tahmin edilmesi ve varikosel varlığının değerlendirilmesi için önemli bilgiler sağlar. İnfertil erkeklerin %38’inde ultrasonografide anomaliler tespit edilir; bunların %30’u varikosel ve %0.5’i testis kanseridir. İnfertil erkeklerde testis kanseri sıklığı 200’de 1 iken, genel popülasyonda 20.000’de 1’dir. Bu sebeple, bazı uzmanlar tüm infertil erkeklere testis ultrasonografisi önermektedir. Varikosel, renkli Doppler USG ile belirlenir. Valsalva manevraları ile karın içi basınç artırılır ve spermatik venlerde çapın 3 mm’den fazla olması varikosel olarak nitelendirilir. Muayenede tespit edilemeyen, sadece Doppler USG ile tespit edilen ve subklinik olarak nitelendirilen varikosel hastalarının tedavi edilip edilmeyeceği konusunda görüş ayrılıkları vardır.
- Vasografi: Sperm kanallarının açık olup olmadığının belirlenmesinde vasografi kullanılır. Testis biyopsisinde yeterli sayıda olgun spermatid tespit edilen azospermik hastalarda tıkanıklığın seviyesinin belirlenmesinde kullanılır. Şiddetli oligospermi, antisperm antikorlarının oluşumu ve azalmış semen kıvamı gibi durumlar da bu yöntemin önerildiği diğer durumlardır. Testis biyopsisi sırasında ya da ciltten girilerek yapılabilir. Film alındıktan sonra vasovazostomi veya vasoepididimostomi ile sperm kanallarında devamlılık sağlanır.
Çeşitli Testler
Postkoital Test: Bu test, semenin kıvamının arttığı, sperm yoğunluğunun iyi olduğu, semen hacminin arttığı ya da azaldığı ve infertilite nedeninin açıklanamadığı durumlarda önerilir. Kadının yumurtlama döngüsünün ortasında, ilişki sonrası rahim ağzı mukusunda sperm hücreleri araştırılır. Genellikle her mikroskop alanında 10-20 sperm hücresi görülür. Test normal ise, spermin fonksiyonları ve dişi yumurtaya yapışması normal kabul edilir.
Sperm Fonksiyon Testleri: Birincil sperm bozukluklarından şüphelenildiğinde ya da diğer testlerle infertilite nedeni belirlenemediğinde, bu testler kullanılır. Bu testler, spermlerin kapasitasyon, dişi yumurtasına bağlanabilme ya da yumurta zarını delebilme yeteneklerini ölçer. Kapasitasyon değerlendirmesinde spermlerin olgunlaşması değerlendirilir. Kapasitasyonu olmamış spermlerde IVF ve ICSI başarısı düşük kabul edilir.
Sperm Penetrasyonu Değerlendirilmesi: Bu test, 1976 yılında tanımlanmış olup, spermin kapasitasyon, akrozom reaksiyonu ve dişi yumurta zarına bağlanma yeteneğini ölçer. Test sonuçları kötü olan hastalarda direkt ICSI önerilir.
Düşük Ozmotik Yüzme Testi: Bu test, hareketsiz olan spermlerin canlı mı, ölü mü olduğunu belirler. Normal spermler düşük ozmotik basınçlı ortamlarda gerekli düzenlemeleri yapabilirken, ölü spermler yapamaz. ICSI esnasında hareketsiz de olsa canlı spermlerin ayırt edilmesinde kullanılır.
İnhibin B: Bu, akrosom için sperm tarafından üretilir. Artmış seviyeleri veya akrozomal enzimleri temizleyememesi durumunda spermin kendini yok etmesine neden olur. Artmış inhibin B seviyeleri sperm kanallarında tıkanıklık veya seminifer tüplerde anormallikleri işaret eder.
Canlılık Boyaları: Eosin Y ve Trypan mavisi gibi boyalar ile spermlerin canlı olup olmadığı ve sperm zarının sağlam olup olmadığı değerlendirilebilir. Canlı spermler uygulanan boyalardan kendini arındırabilirken, ölü spermler bunu başaramaz. Bu testler, sperm sayısının çok az olduğu durumlarda, hareketli sperm de yok ise canlı spermleri ayırt etmede nadiren kullanılır. İşlem neticesinde tüm spermler öldüğünden bu testlerin klinik kullanımı önerilmemektedir.